EL IPDUV ANUNCIÓ BENEFICIOS PARA ADJUDICATARIOS AL DÍA...
El Instituto Provincial de Desarrollo Urbano y Vivienda –Ipduv- anunció esta mañana...
Es oficial: River y Boca disputarán el Superclásico el...
El Millonario y el Xeneize se medirán por los cuartos de final en el Kempes.
El choripán argentino figura primero entre los 10 mejores...
El tradicional sándwich argentino se mantiene en esta posición de privilegio desde...
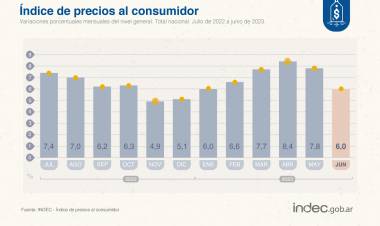
El Gobierno dispuso dar marcha atrás con los aumentos en...
El vocero presidencial, Manuel Adorni, indicó que las empresas del sector que agrupan...
Dónde ver y de qué trata "Fallout", la nueva serie apocalíptica...
La producción de acción, aventuras y ciencia ficción, basada en un videojuego, promete...
Revelaron el primer tráiler de : "Joker Folie à deux"
Warner Bros. presentó el primer tráiler "Joker: Folie à deux", la esperada secuela...
Las mejores 5 películas de Netflix para maratonear este...
El gigante de streaming dio a conocer el listado de películas ideal para las próximas...
Como habian anunciado,Star+ se va de Latinoamérica,qué...
La plataforma de streaming que por ejemplo tiene a "El encargado" cerrará en cuestión...
Después de casi siete años, Piratas del Caribe regresa...
Jerry Bruckheimer confirma un nuevo enfoque para la icónica saga cinematográfica....
Comenzó el ataque iraní : se lanzaron decenas de drones...
Por primera vez, los iraníes están atacando a Israel directa y masivamente. Se lanzaron...
Cómo reconocer los síntomas de estrés y qué hacer para...
La salud mental es un pilar fundamental para el buen funcionamiento del organismo,...
El dengue avanza en Argentina : casi 200 muertos y 269...
Según el Boletín Epidemiológico, en lo que va de la temporada los casos han aumentado...
LAS GARCITAS : EL GOBERNADOR SE REUNIÓ CON PRODUCTORES...
La próxima semana volverán a reunirse para avanzar en la adquisición de más herramientas,...
Estos son los lanzamientos de juegos para Xbox el 19 de...
¿Sos un fanático de los videojuegos? No te pierdas los mejores lanzamientos de Xbox...
Juegos gratis para disfrutar en casa este fin de semana
Juegos gratuitos para todas las plataformas. Descubre las opciones disponibles y...